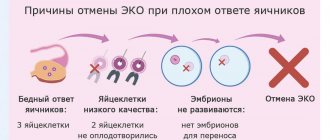
Оптимальное время, чтобы начинать короткий протокол ЭКО — 2-3 дня нового месячного цикла. Средняя его длительность — 28-30 дней.
Прием препаратов для обеспечения суперовуляции в коротком протоколе длится примерно две недели. Схема предполагает, что уже через две недели у пациента созреет несколько доминантных фолликулов. Схемы короткой стимуляции блокируют естественный синтез ФСГ и ЛГ. Затем врач назначает лекарства, содержащие аналогичные гормоны, только синтетического происхождения. В результате через 15 дней в женских половых органах созревает 10-15 ооцитов. В коротком протоколе полная блокада гормонсинтеризующей функции половых желез не проводится.
Контролируют рост фолликулов и эндометрия ультразвуковым сканированием. Исследование проводят каждый день. В ходе короткой стимуляции фолликулы должны увеличиваться на 2 мм ежедневно, а толщина слизистой оболочки матки — на 1 мм. Если по каким-либо причинам цифры опускаются ниже нормы, схему пересматривают.
Отличия между коротким протоколом и длинным
Короткий протокол
проводится на фоне естественного гормонального баланса пациента. ЭКО начинается сразу с назначения лекарств, которые стимулируют созревание нескольких яйцеклеток одновременно. При длинном протоколе репродуктологи блокируют действие естественных гормонов организма, достигая искусственной менопаузы, а затем назначают препараты, стимулирующие функцию яичников. В итоге рост фолликулов и слизистой оболочки матки становится полностью контролируемым, врачам удается синхронизировать эти процессы. Длительность короткой схемы ЭКО — до 30 дней, длиной — 45.
На выбор схемы ЭКО влияют возраст пациента, причины невозможности естественного зачатия, состояние половых органов женщины, а также анамнез. Если у пары в прошлом имеется несколько неудачных попыток, скорее всего, врач посоветует короткий протокол.
Подробнее о этапах экстракорпорального оплодотворения читайте в этом материале — примеч. altravita-ivf.ru
Что ждёт пациентов?
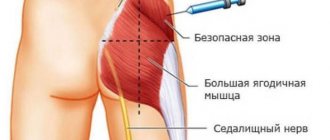
Стимуляция суперовуляции начинается на 2-5 день после наступления менструации (если выбран длинный протокол, то он стартует в конце цикла). Женщине назначают гонадотропины, которые нужно вводить подкожно. Как правило, уколы делаются в жировую складку на животе шприцем с тонкой иглой или специальной ручкой. Гонадотропин вводится строго в одно и то же время. Параллельно идет прием эстрогенов, необходимых для роста эндометрия. Также могут быть прописаны препараты для разжижения крови, витамины. Рост фолликулов контролируется на УЗИ через каждые 3-4 дня.
Как только репродуктолог видит, что ооциты созрели, то есть доросли до нужного размера (у каждой пациентки показатель индивидуален, но обычно это около 20-22 мм), вводится триггер овуляции. И ровно через 36 часов назначается забор фолликулов, сдается семенная жидкость. Женщине добавляют прогестероносодержащие препараты для поддержки второй фазы цикла.
Забор проходит под наркозом, занимает 15-30 минут. Затем пациентке дают пару часов отдохнуть в палате и отпускают домой. В это время за дело берутся эмбриологи. Они отбирают зрелые яйцеклетки, соединяют их со сперматозоидами и следят за развитием. Если эмбрионы слабые, перенос назначается на третий день после пункции. Если сильные — на пятый или шестой. Оставшиеся эмбрионы утилизируют или замораживают.
Трансфер проходит без наркоза, под контролем УЗИ. Зародыш переносится в капле жидкости, в которой развивался. Его помещают между слоями эндометрия. На этом протокол ЭКО завершается. Паре остается дождаться результатов анализа крови на ХГЧ. Он назначается на 12-14 день после эмбриотрансфера.
Применяемые лекарства
В протоколе применяют следующие группы лекарств:
- агонисты гонадотропин-рилизинг гормона — препараты конкурируют с естественными гормонами и блокируют действие гипофиза — назначаются с первых дней протокола;
- стимуляторы овуляции — потенцируют созревание нескольких фолликулов в яичниках одновременно;
- индукторы овуляции — ХГЧ — стимулируют процесс овуляции;
- препараты прогестерона — поддерживают лютеиновую фазу цикла и способствуют имплантации плодного яйца.
В случае успешного завершения схемы ЭКО прогестерон рекомендуют принимать в течение всего первого триместра.
Ответы на популярные вопросы
Что делают после пункции фолликулов при ЭКО?
Через 4-6 дней женщина проходит процедуру имплантации эмбриона. Одну-две жизнеспособных бластоцисты переносят в полость матки с помощью катетера. Эффективность ЭКО оценивают через 2 недели с помощью лабораторных анализов. Еще через 1-2 недели выполняют УЗИ для оценки расположения плодного яйца и исключения внематочной беременности.
Можно ли есть в день проведения пункции?
Если планируется проведение процедуры под общим наркозом, употреблять пищу нельзя. Последний прием еды должен состояться накануне вечером.
Можно ли сделать пункцию без наркоза?
Применение обезболивания целесообразно, даже если пункция фолликулов происходит при ЭКО в естественном цикле. В этом случае необходимо получить аспират из 2-3 фолликулов. Манипуляция занимает несколько минут и сопровождается незначительным дискомфортом. Поводом для отказа от анестезии может быть аллергия у пациентки на препараты.
В Центре репродуктивного здоровья «СМ-Клиника» выполняются все виды процедур в рамках программы ЭКО в соответствии с передовыми протоколами. Обращайтесь к репродуктологам Центра, чтоб реализовать свою мечту о материнстве!
Показания и противопоказания
Короткий протокол показан в следующих случаях:
- возраст женщины старше 35 лет;
- регулярный менструальный цикл;
- мужской фактор бесплодия при сохраненной женской фертильности;
- синдром поликистозных яичников;
- неудачная попытка в длинном протоколе ЭКО.
Условие, необходимое для вступления в программу короткого протокола — достаточный овариальный резерв яичников.
Противопоказаниями к протоколу являются эндометриоз, миома, гиперпластические заболевания эндометрия, нерегулярный менструальный цикл, отсутствие овуляции, истощение овариального запаса яичников.
Подготовка к процедуре
Образ жизни для обоих супругов
Для того, чтобы организм был готов к такой процедуре, как перенос эмбрионов и предстоящей беременности, необходимо соблюдать здоровый образ жизни. Питание должно быть разнообразным, богатым витаминами, белками, содержащим умеренное количество жиров, а также углеводов. Никаких строгих диет. Когда нужно сдавать кровь на биохимические или гормональные исследования, позавтракать можно только после забора крови. Показан прием витаминно-минеральных комплексов, предназначенных для беременных. Альтернативой может служить прием фолиевой кислоты, йодида калия, витамина Е небольшими дозами за месяц до начала программы. Избегайте приема лекарственных препаратов, противопоказанных при беременности. Следует исключить курение, даже пассивное. Кофе нельзя пить более двух чашек за день, потребление алкоголя необходимо свести до минимума. Избегайте горячих ванн, бань, саун. Старайтесь вести активный, подвижный образ жизни. Постарайтесь сделать так, чтобы лечение как можно меньше отражалось на вашем настроении. Избегайте выраженных стрессов, а также физического или психологического перенапряжения. После подсадки эмбрионов еще более возрастает значение здорового образа жизни
Половые контакты
Общий характер половой активности на протяжении проведения процедуры экстракорпорального оплодотворения не должен меняться. Вы можете иметь половые контакты с той же частотой, что всегда. Но за 3–4 дня нужно воздержаться от половых актов, чтобы ваш муж накопить достаточное количество спермы. Также супругу следует воздержаться от мастурбации. Воздержание должно продолжаться около семи дней до момента, когда наступит день переноса эмбрионов. Следует избегать половых контактов после подсадки эмбрионов до тестов на беременность, показывающих, что имплантация эмбриона прошла успешно и развитие эмбриона идет должным образом. Обоим супругам нужно стараться избегать случайных половых связей. Обнаруженные половые инфекции необходимо лечить, поэтому последующие половые контакты должны проходить с презервативом. Когда проводится экстракорпоральное оплодотворение, после подсадки эмбрионов из-за увеличения яичников возможна болезненность во время полового контакта.
Минимальное предварительное обследование
Когда вам показана процедура ЭКО, подсадка эмбрионов, ряд исследований можно сделать по месту жительства. Узнайте необходимый минимум обследований. Обычно это спермограмма супруга, гормональный анализ, снимок матки, маточных труб, анализ крови, анализ мазка влагалища на наличие инфекционных заболеваний. Приходя на первичный прием к врачу, не забудьте взять с собой все имеющиеся результаты ранее проведенных обследований, выписки из медицинских карт и т.д. Все это понадобится для того, чтобы имплантация эмбриона прошла успешно. Инфекции Перед проведением процедуры может потребоваться обследование на некоторые инфекции, представляющие после подсадки эмбрионов опасность для зародыша, оказывающие негативное влияние на его развитие, а также на вынашивание беременности. К ним относятся, например, герпес, цитомегаловирус, краснуха, токсоплазмоз. Эти инфекции широко распространены, но часто протекают скрыто. Объем диагностики определяет лечащий врач.
Гормональное обследование Часто бесплодию сопутствуют гормональные отклонения. Их своевременное выявление, а также коррекция позволяют повысить не только вероятность наступления беременности после подсадки эмбрионов, но и шансы на ее благоприятное течение. Большинство гормонов исследуются с 1-го по 5-й день менструального цикла. Поэтому первый визит должен приходиться на этот период. Кровь сдается из вены, как правило, утром, натощак.
Посещение андролога, исследование спермы
Лечение бесплодия методом ЭКО подразумевает обязательное обследование у андролога, включая исследование спермы. Перед анализом спермы супругу необходимо соблюдать некоторые правила: воздерживаться от половой жизни от 3 до 7 дней (оптимально 5), нельзя пить спиртное, нельзя париться, никаких горячих ванн, нельзя мочиться два часа до посещения врача, употребляйте только нежирную, неострую пищу.
Планирование визитов к врачу Лечение методом ЭКО, подсадка эмбрионов проходит амбулаторно, но требует от пациентов дисциплины, пунктуальности. Перед началом программы спланируйте свои дела таким образом, чтобы у вас не было ночных дежурств, чтобы вы смогли пройти стимуляцию овуляции (на протяжении 2–4 недель), а затем прийти на пункцию и перенос эмбрионов в день имплантации эмбриона. Присутствие мужа требуется для предварительного обследования, сдачи спермы при пункции фолликулов. После переноса эмбрионов вам будет выписан больничный лист.
Соглашения Если вы планируете начать лечение методом ЭКО или другими методами вспомогательной репродукции, к которым относятся ИКСИ, искусственная инсеминация, оплодотворение донорской спермой, донация яйцеклеток, суррогатное материнство, то предварительно решите с врачом все волнующие вас как этические, а также юридические вопросы. На каждый вид лечения с клиникой заключается юридическое соглашение, которое должно подписываться обоими супругами.
Преимущества и недостатки
К преимуществам протокола относятся:
- хорошая переносимость;
- возможность применять при любых видах бесплодия;
- минимальное количество осложнений, в частности, синдрома гиперстимуляции яичников;
- отсутствие возрастных ограничений;
- более низкая стоимость в сравнении с длинным протоколом.
Недостатков у короткого протокола не много. Первый — относительно высокая вероятность спонтанной овуляции. В таком случае схему прерывают. Вернуться к стимуляции можно через несколько месяцев. Второй — не всегда репродуктологам удается получить достаточное количество полноценных яйцеклеток.
Послеоперационный период и восстановление
Женщинам, которым предстоит процедура отбора ооцитов, не стоит беспокоиться. Не стоит бояться и болевых ощущений, поскольку максимум, что ощущается, – это введение анестезиологом катетера в вену. Выход из состояния наркоза происходит несколько часов, которых пациентка проводит в клинике. На этом этапе ощущается рассеянное внимание, слабость, легкое головокружение. Эти расстройства быстро проходят, поэтому пациентка обычно отправляется домой. Рекомендуется сопровождение родственников или близких, поскольку в крови еще присутствуют препараты наркоза, а под их воздействием запрещается управление автомобилем.
Манипуляции при получении яйцеклеток малотравматичны, поэтому серьезных болевых ощущений в послеоперационный период чаще всего нет. Могут быть тянущие боли при движении, небольшие следы крови на белье. Лечащий врач может назначить обезболивающие и противовоспалительные препараты в первое время.
Осложнения после пункции встречаются очень редко. Но все же, если пациентка ощущает сильные боли внизу живота, вестибулярные расстройства, чрезмерную слабость, – необходимо срочно обратиться к врачу. Чаще всего это симптомы внутреннего кровотечения. Соблюдение всех правил проведения данной процедуры сводят вероятность такого осложнении к очень низкой.
После пункции в течение первых нескольких дней у пациенток возможна гиперстимуляция яичников. Этот синдром сопровождается тошнотой, болевой чувствительностью внизу живота, вздутием. В отдельных случаях организм реагирует рвотой, задержками мочеиспускания, запорами или диареей. О наличии таких симптомов необходимо сообщить врачу.
Первые сутки после операции пациентке рекомендуется провести лежа. Лучше всего поспать, не заниматься домашней работой, не поднимать ничего, нагибаться лишний раз.
Подготовка
Подготовка не отличается от таковой при других видах ЭКО.
Перед вступлением в схему короткого протокола будущие родители проходят комплексное обследование, которое включает:
- консультацию эндокринолога;
- исследование проходимости маточных труб (гистеросальпингография;
- анализ крови на группу и резус-фактор;
- общий анализ крови;
- биохимический скрининг;
- общий анализ мочи;
- исследование на ВИЧ, вирусные гепатиты, сифилис;
- анализ крови на половые гормоны, гормоны щитовидной железы;
- мазки на патологическую флору;
- цитологическое исследование соскоба из шейки матки;
- обследование на скрытые инфекции — хламидии, микоплазмы, уреаплазмы, герпес, цитомегаловирус;
- консультация терапевта;
- флюорография;
- УЗИ молочных желез или маммография.
Мужчине перед ЭКО необходимо сдать спермограмму, мазок из уретры на патологическую флору, анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С. Также нужно пройти обследование на инфекционные заболевания органов репродуктивной системы.
Укол ХГЧ при естественной беременности
ХГЧ при естественной беременности может назначаться в случае нарушения овуляции и для поддержки уже наступившей беременности. При нарушениях овуляции или при её отсутствии (ановуляции) беременность, соответственно, не может произойти. В случае отсутствия созревания полноценных яйцеклеток в яичниках женщины производят стимуляцию овуляции гормональными препаратами. Целью гормональной терапии является формирование в женском организме таких яйцеклеток, которые способны к оплодотворению.
Существует множество гормональных препаратов для стимуляции яичников, однако нельзя их назначать самостоятельно или по совету друзей или родственников. Название, дозировка препаратов и продолжительность курса назначаются строго лечащим врачом. В противном случае можно получить совершенно не тот результат, на который рассчитывали. Особенно в тех случаях, когда причина нарушения овуляции не установлена.
Перед назначением гормональной терапии женщина проходит исследование на гормоны.
На основании результатов крови на гормоны щитовидной железы, мужские гормоны (тестостерон, дигидроэпиандростерон-сульфат, андростендион), пролактин решается вопрос о старте гормональной терапии. Если уровень этих гормонов не в норме, то стимуляцию овуляции откладывают до их нормализации. Возможно, при этом и восстановится естественная овуляция.
Также для установления причин нарушения овуляции женщине назначают ультразвуковое исследование. Первое УЗИ делают на 8-10 день цикла при его продолжительности в 28 дней. Далее УЗИ делают каждые 2-3 дня. В результате такого исследования выявляются отклонения в процессе созревания яйцеклетки. И на основании результатов назначается лечение, при необходимости.
Если причиной ановуляции является невскрытие фолликула, то женщине назначают укол ХГЧ, который стимулирует процесс овуляции. После укола ХГЧ овуляция происходит через 24-36 часов. Овуляция подтверждается УЗИ. Далее пара может проводить половые акты для зачатия ребенка. Частота проведения половых актов будет зависеть от спермограммы мужчины. Если показатели в норме, то достаточно проводить половые акты через день. Можно также проводить и каждый день, начиная от даты укола ХГЧ и до наступления беременности в этом менструальном цикле.
Схема короткого протокола ЭКО по дням
Первый этап протокола — стимуляция суперовуляции. Ее можно проводить с гормонами агонистами или гормонами антагонистами. На второй день менструального цикла женщине назначают лекарства, угнетающие гонадотропную функцию гипофиза. С
С третьего дня начинается собственно стимуляция суперовуляции — пациенту вводят человеческий менопаузальный гонадотропин, в составе которого содержится два гормональных вещества — ЛГ и ФСГ. Когда фолликулы достигнут диаметра 18-20 мм, а толщина слизистой оболочки матки станет более 8 мм (11-16 день протокола), женщине делают укол ХГЧ. Инъекцию нужно делать в строго назначенное время. Он запускает созревание фолликулов. Кроме того, под воздействием хорионического гонадотропина ооцит отрывается от фолликулярной стенки и свободно плавает в его жидкости, благодаря чему яйцеклетку можно извлечь.
Через полтора дня после инъекции ХГЧ переходят к следующему этапу протокола — пункции. Манипуляция выполняется в амбулаторном режиме в условиях малой операционной. Очень важно соблюдать сроки и сделать пункцию через 36 часов после укола ХГЧ. Опоздание чревато спонтанной овуляцией, тогда как в ходе слишком ранней пункции есть риск получить незрелые яйцеклетки, непригодные для ЭКО.
Итак, какая же подготовка проводится перед пункцией фолликулов?
Несмотря на кратковременность самой процедуры, она требует тщательного соблюдения некоторых правил.
- Всё время стимуляции необходимо стараться вести здоровый образ жизни. Имеется в виду запрет на курение и алкоголь, злоупотребление острой и жирной пищей. Желательно ограничить чрезмерные физические нагрузки.
- Стараться избежать вирусных и инфекционных заболеваний, не допускать обострения хронических процессов, если таковые имеются.
- Не принимать медикаменты без ведома врача-репродуктолога.
- Пища должна быть богатой витаминами и минералами.
- За 3-5 дней перед пункцией отказаться от половой жизни.
- С точностью не более 10-15 минут ввести т.н. триггер финального созревания фолликулов, стараясь не потерять ни капли раствора. С этой целью обычно используют хорионический гонадотропин (есть и другие варианты), который вводят за 34-36 часов до пункции. Назначают триггер при достижении большинством фолликулов размера 18мм в диаметре. Четкое выполнение назначений врача в протоколе стимуляции, особенно времени введения триггера – одно из важнейших условий успешного получения яйцеклеток.
- При необходимости наркоза пункция проводится «на голодный желудок», поэтому есть до процедуры запрещено. Необходимость наркоза (обезболивания) обсуждается в день назначения триггера.
Как проходит процедура пункции фолликулов при ЭКО?
День и время пункции репродуктолог определяет при назначении триггера. Время начала манипуляции выбирается с точностью до минуты и опоздание с началом процедуры нежелательно. В день пункции необходимо быть в клинике уже за 30-40 минут до начала – с тем, чтоб успеть оформить документы, переодеться и «поселиться» в дневном стационаре, успеть обсудить с анестезиологом вид наркоза. В большинстве случаев выбирается внутривенный наркоз, поэтому на пункцию нужно прийти с пустым желудком. В случае если фолликулов мало (не более 3х), допустимо провести операцию без обезболивания.
Продолжительность операции — от нескольких минут до получаса и зависит от количества пунктируемых фолликулов и технических трудностей (например, связанных с расположением яичника). Пациентка пробуждается еще в операционной и её переводят в дневной стационар. В случае успешного получения (забора) яйцеклеток приглашают супруга для сдачи спермы.
Причины отклонения ХГЧ от нормы
Очень часто во время ЭКО в организм будущей матери подсаживают сразу несколько бластоцист. Таким образом удается повысить шансы на имплантацию в стенку матки хотя бы одного эмбриона. В отдельных случаях наблюдается имплантация всех подсаженных в матку бластоцист, что приводит к многоплодной беременности. В подобной ситуации при анализе крови содержание гормона в плазме высокое.
Низкий ХГЧ
Если ХГЧ после ЭКО медленно растет, это может сигнализировать о таких состояниях:
- замирание плода;
- угроза самопроизвольного аборта;
- внематочная беременность.
Анализы сдаются не менее 2-3 раз для определения динамики повышения или понижения уровня гормона в плазме. Если он находится в пограничном состоянии, будущей матери назначаются инъекции гормона. Поддержание ХГЧ на нормальном уровне снижает риск замирания беременности.
Резкое уменьшение ХГЧ
После ЭКО вероятность замирания плода высокая, поэтому содержание гонадотропина в крови контролируют вплоть до 2-го триместра. Критическое уменьшение уровня ХГЧ является весомым основанием для обращения за помощью к репродуктологу.
Важно! Чтобы исключить вероятность высокой погрешности в результатах теста ХГЧ, анализы рекомендуется сдавать в одной и той же лаборатории.
Нестабильность гормонального фона повышают риск прерывания гестации или патологического внутриутробного развития плода. При обнаружении такой проблемы женщина отправляется в стационар на сохранение. Искусственное поддержание гормонального баланса позволяет предотвратить выкидыш и нормализовать течение беременности.